Durante máis de dous mil anos, a humanidade intentou resolver todos os enigmas desta grave dermatosis, pero aínda queda moito por descoñecer. Segundo as estatísticas, esta enfermidade afecta do 4 ao 7% da poboación, mulleres e homes son igualmente susceptibles a ela. Os primeiros signos de psoríase adoitan aparecer durante a puberdade e acompañan a unha persoa o resto da súa vida, logo diminúen e desaparecen por completo, para logo intensificarse.
¿Pode curarse a psoríase?A medicina moderna logrou moito no tratamento desta dermatosis crónica e pode proporcionar ao paciente un nivel de calidade de vida digno.
Causas da psoríase
A psoríase é un proceso inflamatorio crónico da pel, ao que a medicina moderna se refire como autoinmune (asociado con alerxia aos propios tecidos). Hai moitas causas da psoríase e factores predisponentes ao desenvolvemento desta dermatosis, en relación coa cal se presentaron unha serie de teorías da súa orixe.
Autoinmune
Esta é a teoría principal, xa que está ben establecido que o sistema inmunitario responde activamente a certos tipos de exposición da pel. A pel das persoas que padecen psoríase é moi sensible ás influencias mecánicas, físicas e químicas. Non só as células epiteliais reaccionan a tales influencias, senón todo o sistema inmunitario.
A inmunidade celular está prexudicada: a relación entre os subtipos individuais de linfocitos responsables da formación dunha resposta inmune normal. Así, na psoríase, o número de linfocitos T de axudantes aumenta: axudantes que regulan a inmunidade, mentres que o número de linfocitos T de supresores, suprimindo unha resposta inmune excesivamente forte, diminúe. Os linfocitos e algunhas outras células producen citocinas - sustancias activas que estimulan a resposta inmune. A inmunidade humoral tamén sofre, desenvólvese un desequilibrio de anticorpos (inmunoglobulinas) no soro sanguíneo, aparecen anticorpos contra os tecidos do corpo do paciente.
A inflamación comeza no contexto da activación dos linfocitos T, pero non se estableceu por que se activan. No proceso de investigación tamén está a cuestión de como suprimir a resposta autoinmune sen prexudicar ao paciente.
Intercambio
Un desequilibrio no metabolismo ten un efecto significativo sobre a pel e a inmunidade. En pacientes con psoríase hai unha aceleración do metabolismo, a aparición dunha gran cantidade de radicais libres tóxicos e outras toxinas que soportan a resposta inflamatoria. O metabolismo está perturbado:
- proteico- o xene da predisposición CDSN estimula a síntese da proteína corneodesmosina, que sensibiliza (alerxénico) o corpo; diminúe o contido de proteínas da albumina no sangue e aumenta o contido de globulinas; esta enfermidade chámase disproteinemia e mellora aínda máis a sensibilización;
- graxa- aumenta o contido de lípidos e colesterol no sangue; o uso de alimentos vexetais predominantemente e unha diminución xeral do contido calórico da dieta diaria poden reducir a actividade da inflamación psoriásica;
- hidratos de carbono- case sempre infrinxido;
- intercambio de vitaminas e minerais- aumenta o contido de vitamina C na pel, diminúe o contido de vitaminas C, A, B6, B12, ferro, cobre e cinc no sangue.
Infeccioso
Esta teoría foi relevante a principios e mediados do século pasado. Algunhas bacterias (estreptococos), fungos e virus consideráronse os axentes causantes da psoríase. Estas teorías non foron confirmadas. Pero os dermatólogos observan que calquera proceso infeccioso agudo ou a presenza dun foco permanente de infección pode provocar recaídas. A teoría viral ocupa un lugar especial. Estudos recentes revelaron o efecto dos retrovirus (virus que conteñen ARN - VIH, etc. ) sobre o aparello xenético coa formación de xenes para a predisposición psoriásica.
Xenética
A predisposición a reaccións autoinmunes é herdada. Se os seres queridos dunha persoa sofren psoríase, entón a probabilidade de desenvolver esta enfermidade aumenta moitas veces. Hai xenes susceptibles á psoríase (os complexos locais PSORS1 - PSORS9, PSORS1 son especialmente activos, contén os xenes HLA-C, HLA-Cw6, CCHCR1 e CDSN, que son os responsables do desenvolvemento da enfermidade). Os xenes afectan o metabolismo, a inmunidade e o desenvolvemento de procesos autoinmunes. Pero a presenza destes xenes non garante en absoluto o desenvolvemento da enfermidade. A influencia dos factores provocadores é de grande importancia.
Neuroxénico
O estrés prolongado, o estrés neuropsíquico elevado, os trastornos do sistema nervioso autónomo (inervando as paredes dos vasos sanguíneos e dos órganos internos) poden provocar o desenvolvemento da psoríase, causando un desequilibrio no sistema endócrino, alteracións dos procesos metabólicos e inmunolóxicos.
Endocrino
Os trastornos endócrinos na psoríase son comúns e xogan principalmente o papel dun factor provocador. Non se demostrou unha conexión clara entre ambos. Os dermatólogos observan que os pacientes adoitan ter disfuncións da glándula tireóide, das glándulas suprarrenais e da hipófise. Hai irregularidades menstruais nas mulleres e función sexual nos homes.
Síntomas da psoríase
Os principais síntomas da psoríase son as erupcións cutáneas. Pero tamén hai outros signos. As primeiras manifestacións adoitan aparecer na adolescencia ou na infancia no contexto de trastornos hormonais, distonía vexetativo-vascular e estrés prolongado.
A enfermidade comeza cunha sensación de fatiga constante, trastorno do humor. Caracterizado por pequenas formacións rosadas (pápulas) que se elevan por riba da superficie, en po en alto con peladura esbrancuxada. Están rodeados por un borde máis brillante e imponente.
Os elementos da erupción crecen e combínanse en grandes placas de formas estrañas. A base da pápula é un infiltrado inflamatorio. Pola natureza da erupción, a psoríase divídese en:
- punto- elementos de non máis de 1 mm de diámetro;
- bágoa- gotas de pápulas de ata 2 mm;
- en forma de moeda- moedas de pápulas redondas de ata 5 mm de tamaño.
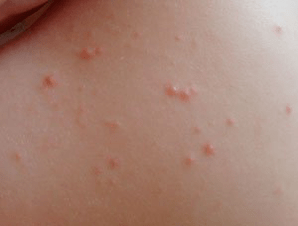
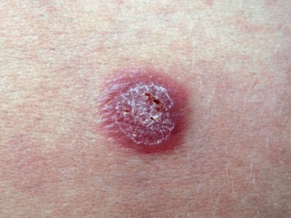
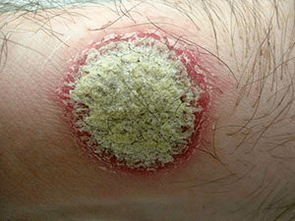
Características da erupción cutánea:
- mancha de estearina- se raspa, a superficie das pápulas;
- película terminal- Limpiando a fondo as pápulas das escamas, veremos unha película transparente;
- orballo sanguíneo (fenómeno Auspitz)- tras raspar a película e violar a súa integridade, veremos pequenas gotas sanguentas que sobresaen na superficie.
Etapas da psoríase
Hai tres etapas da enfermidade:
- progresista- aparecen os primeiros elementos da erupción, o seu número aumenta, todas as novas áreas son capturadas; Tamén aparecen erupcións cutáneas cando rabuñan a coceira ou a exposición a algúns factores irritantes externos (fenómeno de Kebner); na fase inicial da psoríase, as pápulas comezan a fundirse en placas grandes;
- estacionario- non hai elementos novos e os que apareceron antes non regresan;
- regresiva- a erupción pálese, a súa base faise menos densa; a erupción regresa gradualmente, o proceso a miúdo comeza desde a parte central, polo que as placas poden ter forma de aneis; se as placas da psoríase disólvense desde a periferia ata o centro, simplemente diminúen gradualmente de tamaño e fórmase un anel branco ao redor delas: o bordo pseudoatrófico de Voronov; onde había unha erupción, quedan áreas brancas e pigmentadas: leucodermia psoriásica.
Ás veces, as pápulas están presentes simultaneamente na pel nas tres fases do desenvolvemento. Tamén hai formas de verán e inverno con predominio de exacerbacións no verán ou no inverno.
A psoríase é contaxiosa?
Numerosos estudos confirmaron que non se trata dunha enfermidade contaxiosa. Se no seu desenvolvemento participan patóxenos infecciosos, só a través dun efecto xeral sobre o metabolismo, a inmunidade e o aparello xenético.
Os pacientes adoitan preguntar:
- Como se propaga a psoríase?
A psoríase non se transmite de persoa a persoa.
- A psoríase é herdada?
A resposta volve ser negativa, pero hai unha predisposición hereditaria en forma de características metabólicas e o funcionamento do sistema inmunitario, que se transmite aos familiares próximos.
Tipos de psoríase
A natureza da erupción, a súa localización, o dano a outros órganos e sistemas nesta dermatosis crónica poden ser diferentes. Segundo estes signos, distínguense varios tipos de enfermidades.
Simple (vulgar, placa)
O máis común. Os seus síntomas son pápulas dunha característica cor rosa brillante, cubertas de escamas brancas. Downstream, a psoríase en placas divídese nas seguintes formas:
- fácil- se a lesión non cobre máis do 3% da pel; na fase progresiva, as pápulas aumentan, pero logo experimentan rapidamente un desenvolvemento inverso;
- Moderado- a erupción leva do 3 ao 10%; as pápulas son grandes, fúndense en placas;
- pesado- a derrota captura máis do 10%; as erupcións son numerosas, fúndense, formando unha gran variedade de formas.
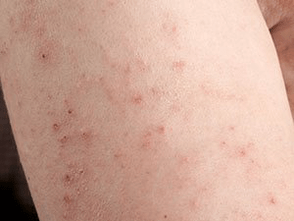
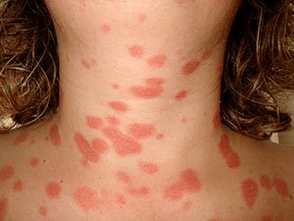
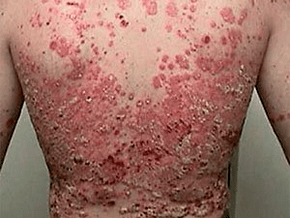
A psoríase vulgar procede en forma de recaídas, alternando con remisións, pero tamén hai un curso continuo.
Psoríase do cóbado
Esta é unha das manifestacións dunha forma leve de inflamación da placa. Unha característica distintiva da psoríase nos cóbados é a presenza constante dunha ou máis placas "de deber" no lado extensor das articulacións do cóbado. Se estes elementos están feridos, comeza unha exacerbación.
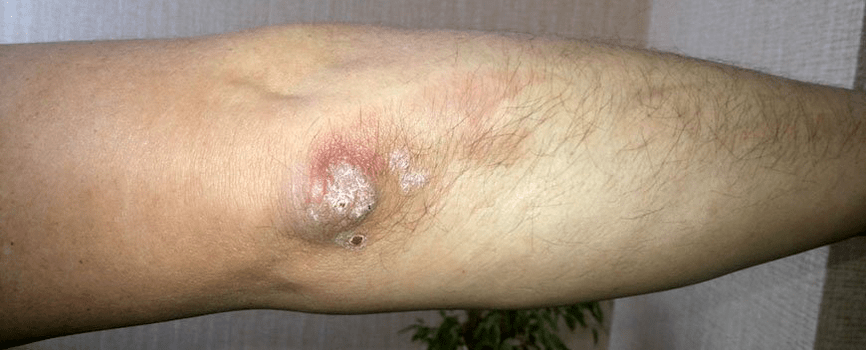
Psoríase gutada
No desenvolvemento da psoríase tripada, as infeccións bacterianas (a maioría das veces estreptocócicas) e virais son de gran importancia. Ocorre na infancia. A inflamación comeza despois dunha infección. Os estreptococos segregan toxinas (antíxenos - substancias alleas ao corpo humano) que se unen ás proteínas dos tecidos. Prodúcenselles anticorpos e desenvólvese inflamación autoinmune.
O comezo é agudo. Na pel das extremidades (con menos frecuencia o corpo e a cara), aparecen pequenas pápulas vermellas -bágoas cunha superficie escamosa. Con lesións na zona da erupción, fórmanse pequenas erosións e feridas, o risco de infección aumenta.
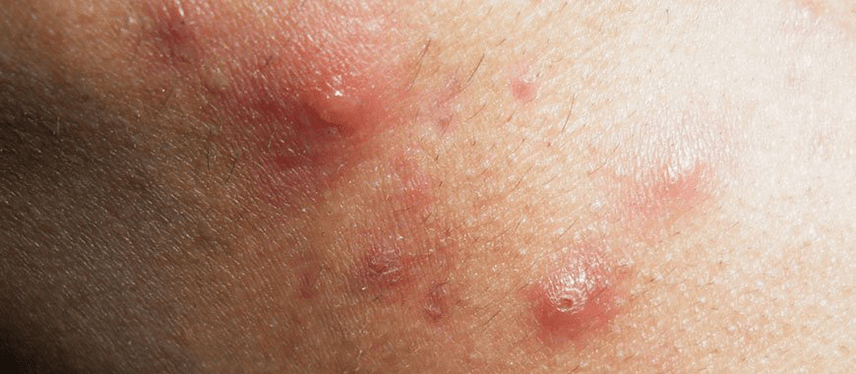
A psoríase toma rapidamente un curso subagudo e crónico. As recaídas substitúense por remisións, é posible a recuperación independente ou a transición á forma adulta da enfermidade.
Psoríase palmar-plantar
Desenvólvese nos que se dedican ao traballo físico, vai acompañado de picor grave e case sempre dá unha complicación ás uñas. Hai subespecies:
- en forma de abano- con grandes elementos nas superficies palmar e plantar, cubertos de escamas brancas, que se funden en placas en forma de abano; tal psoríase nas mans é máis común;
- circular- elementos escamosos en forma de anel nas superficies palmar e plantar;
- tesón- caracterizado polo crecemento do epitelio groso coa formación de millos;
Unha subespecie separada é a psoríase pustulosa nas palmas e as plantas de Barber. As áreas baixo os polgares das extremidades están cubertas de vesículas e pústulas (con contido purulento), aparece prurito grave. Os abscesos fúndense e logo secan formando cortizas. Noutro lugar do corpo, desenvólvense elementos psoriasicos característicos. A enfermidade esténdese a miúdo ás uñas.
A psoríase nas pernas mantense e agrávase con varices, nese caso a erupción será principalmente na zona inferior das pernas.
Unha psoríase
O dano ás uñas pode ser independente ou ser unha complicación. Síntomas típicos:
- pequenas coviñas de diferentes profundidades aparecen na placa das uñas; lesións semellantes nas uñas atópanse noutras dermatites, pero nas lesións psoriásicas son máis profundas e lixeiramente dolorosas cando se presionan;
- separación lenta espontánea e indolora da uña (onicólise);
- hemorraxias subunguais nas uñas dos pés, especialmente se o paciente leva zapatos axustados;
- traquionicia - anubrado e irregularidades na placa ungueal; fórmase unha depresión no medio da uña e a uña faise coma unha culler (koilonychia).
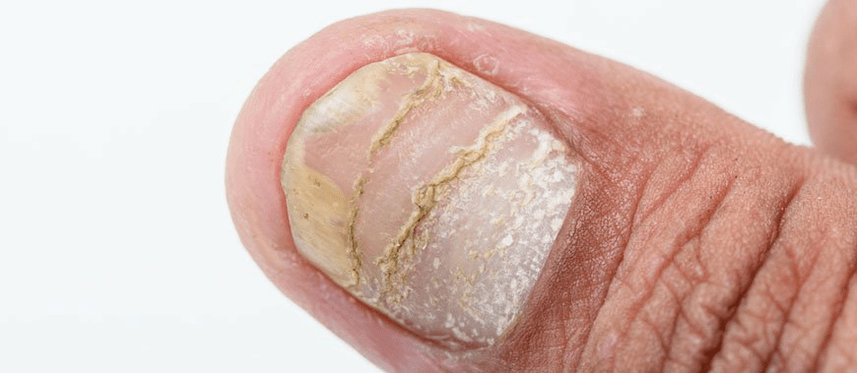
Ás veces, o rodillo periungual vese afectado coa transición da inflamación a outros tecidos (paroniquia psoriasica).
Psoríase do coiro cabeludo
Aquí, a enfermidade procede de forma independente ou como parte dun proceso patolóxico xeral. Caracterizada pola excitación, a formación de codias en partes ou en toda a superficie da cabeza. O crecemento do cabelo non se ve afectado ao mesmo tempo: a psoríase na cabeza non prexudica a función das raíces do cabelo. Pero a excitación crea unha ameaza de infección con dano posterior nos folículos pilosos.
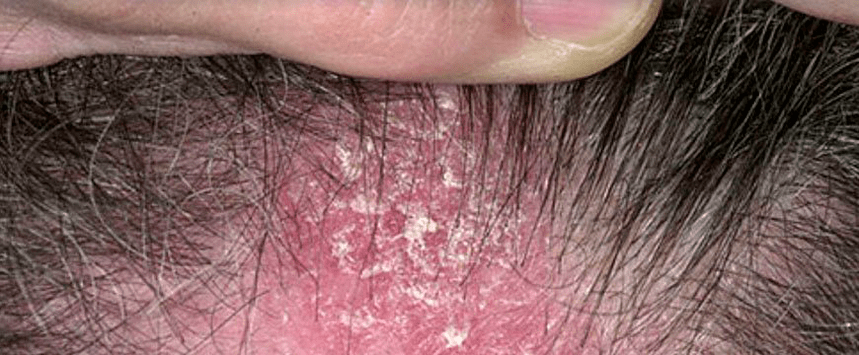
Flúe en ondas, logo diminúe coa desaparición das cortizas, de novo agravante e acompañado de prurido grave, que a miúdo leva aos pacientes á neurosis.
Psoríase seborreica
A seborrea é unha enfermidade causada por un mal funcionamento das glándulas da pel que producen sebo. Prodúcese un aceite viscoso, irritante para a pel e que contribúe ao desenvolvemento da inflamación: dermatite.
A psoríase seborreica esténdese rapidamente a toda a cabeza, cubríndoa en forma de tapa e acompañada de picor grave. Nas zonas detrás da orella ás veces prodúcese o choro e únese unha infección. A cabeza cuberta de caspa e costras macizas ás veces semella unha coroa psoriásica.
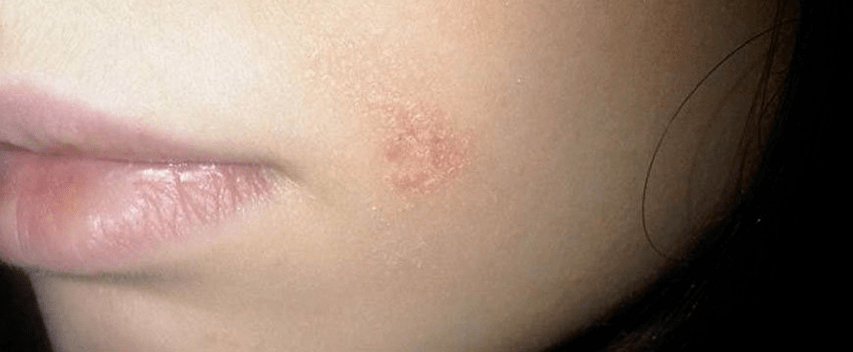
Psoríase na cara
Normalmente, a psoríase na cara localízase na zona do triángulo nasolabial, pálpebras, sobre as cellas, nas áreas detrás da orella. Os elementos fundidos da erupción forman grandes áreas de vermelhidão e inchazo. Se hai unha disfunción das glándulas sebáceas, o proceso adoita ir acompañado de choros, costras e un maior risco de infección.
Psoríase nos xenitais
Este non é un proceso illado. Simultaneamente á derrota dos xenitais, hai erupcións psoriásicas características en todo o corpo, polo que non é difícil identificar a enfermidade.
A psoríase no pene nos homes e os labios maiores nas mulleres, así como nas áreas adxacentes da pel, maniféstase en forma de pápulas escamosas ovaladas e rosas lixeiramente levantadas sobre a pel. Practicamente non hai coceira. Ás veces, o proceso esténdese ás membranas mucosas e semella vulvovaginite nas mulleres e balanopostite nos homes.
Pódense observar erupcións psoriásicas atípicas en persoas obesas en pregamentos situados xunto aos xenitais (inguinais, interglúteos). Aquí fórmanse áreas de cor vermella intensa cunha superficie semellante ao espello sen signos de descascado debido á molladura constante.
Cal é o perigo da psoríase e se hai que tratala
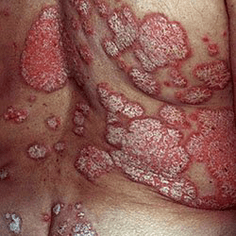
O perigo é que a psoríase pode adoptar unha forma grave xeneralizada, as erupcións ocuparán máis do 10% do tegumento. Esta etapa da enfermidade é difícil, recae, os elementos da erupción están feridos e móllanse, a miúdo únese unha infección. Só a tempo o tratamento prescrito da psoríase pode deter o proceso da súa propagación.
Ás veces, a enfermidade complícase coa inflamación nas articulacións coa formación de artrite psoriasica, contra a cal a función das articulacións pode verse significativamente prexudicada.
No contexto dun proceso autoinmune sistémico, que ten un efecto significativo na condición do paciente, adoitan desenvolverse outras enfermidades autoinmunes (artrite reumatoide, algúns tipos de artrose, enfermidade de Crohn, etc. ), así como patoloxía cardiovascular grave, enfermidades do sistema dixestivo, reaccións neurolóxicas.
Se non inicia o tratamento da psoríase a tempo, o estado do paciente empeorará drasticamente e provocará discapacidade.
Hai tamén unha complicación como a eritrodermia psoriásica, que se desenvolve cun tratamento inadecuado ou insuficiente da psoríase, así como cando se expoñen varios factores irritantes á pel inflamada. A pel adquire unha cor rosa brillante cunha clara delimitación das áreas afectadas de zonas saudables, peeling lamelar pequeno e grande. Este paciente require atención médica de urxencia.
Trátase a psoríase?
Si, con bastante éxito, pero non se pode garantir a recuperación completa.
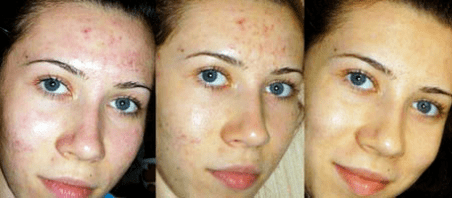
Métodos de tratamento
A inflamación autoinmune require terapia complexa seleccionada individualmente, cambios de estilo de vida, nutrición e eliminación de todos os malos hábitos. A medicina moderna propuxo tres principios básicos para o tratamento exitoso da psoríase:
- estricta adherencia aos algoritmos para a terapia prescrita;
- seguimento regular da eficacia da terapia;
- corrección oportuna da terapia prescrita coa súa eficacia insuficiente.
Nutrición para a psoríase
Non hai unha dieta especial para a psoríase, pero a nutrición é de grande importancia. Polo tanto, cando se prescribe un tratamento complexo, necesariamente danse recomendacións sobre nutrición:
- identificar unha maior sensibilidade do corpo a determinados alimentos e excluílos da dieta;
- dá preferencia a verduras frescas, froitas e bagas non ácidas, carne magra cocida e cocida, bebe máis;
- que non comer con psoríase:
- produtos que conteñen aceites esenciais: cebola, allo, rabanetes;
- bebidas que conteñen cafeína (té concentrado, café), alcohol;
- todo é máis salgado, agrio e doce, rico;
- produtos que promoven a sensibilización (alerxias) do corpo: froitas laranxas, mel, noces, cacao, ovos;
- non coma produtos de graxa animal.

Dieta Pegano para a psoríase
Esta dieta foi desenvolvida polo médico estadounidense John Pegano, pero non atopou recoñecemento médico oficial. O principio de construír a dieta Pegano para a psoríase está asociado á alcalinización do corpo seleccionando a dieta correcta. Segundo este principio, todos os produtos divídense en:
- formación de álcalis (dous terzos na dieta diaria): mesturas de froitas e bagas non ácidas e zumes, vexetais (exclúense os que causan maior formación de gases);
- formando ácidos (un terzo da dieta): carne, peixe, produtos lácteos, feixón, chícharos, patacas, cereais, doces e doces.
Recoméndase aos pacientes que beber auga mineral sen gas, beber auga ata 1, 5 litros ao día, ademais doutros líquidos bebidos (compotas, zumes, etc. )
Terapia farmacolóxica
A psoríase leve trátase con medicamentos tópicos. As formas graves e de rápido progreso da enfermidade trátanse principalmente nun hospital coa prescrición de medicamentos de acción xeral (sistémica).
Tratamento externo da psoríase
O medicamento é seleccionado por un dermatólogo. Para a psoríase vulgar con placas constriccionantes secas, os ungüentos son axeitados, se se desenvolve unha excesiva (con seborreica), utilízanse cremas e solucións medicinais. Co fin de evitar a resistencia (resistencia) do organismo a unha determinada droga, cámbiase co paso do tempo.
Na fase aguda (progresiva) lévase a cabo a seguinte terapia externa:
- axentes que teñen un efecto suavizante: vaselina bórica, ungüento salicílico ao 2%;
- pomadas non hormonais eficaces para a psoríase que conteñen piritionato de cinc activado; suprimen a infección e teñen un efecto citostático (suprimen a proliferación de tecidos);
- axentes externos que conteñen hormonas glucocorticosteroides (GCS);
- un axente combinado con calcipotriol (un análogo da vitamina D3) e corticosteroides betametasona; suprime perfectamente o proceso inflamatorio.
Tratamento externo da psoríase na fase estacionaria:
- pomadas que disolven escamas (queratolíticas) e teñen un efecto antiinflamatorio: 5% de naftalán, boro-naftalán, alcatrán-naftalano;
- fármacos corticosteroides.
Tratamento externo da psoríase na fase de resolución:
- os mesmos ungüentos queratolíticos, pero cunha concentración maior: un 10% ungüentos de alcatrán-naftalina;
- pomadas baseadas en análogos de vitamina D3 - dentro de 6 - 8 semanas; suprime o proceso inflamatorio e descamación da erupción cutánea.
Para o tratamento da psoríase das uñas úsanse vernices especiais que suprimen o desenvolvemento do proceso patolóxico. Recoméndase tratar falanges periunguais con xeles hidratantes.
Tratamento sistémico da psoríase
- medicamentos que alivian a inflamación e a intoxicación: cloruro de calcio, tiosulfato de sodio, unitiol en forma de inxeccións;
- comprimidos para a psoríase, que suprimen os procesos de proliferación (multiplicación de células epiteliais) - citostáticos que suprimen a actividade do sistema inmunitario, análogos da vitamina A, hormonas corticoides;
- axentes biolóxicos que conteñen anticorpos monoclonais humanos da clase IgG, que actúan sobre certos elos de inflamación suprimindo a síntese de citocinas; é un medicamento moderno moi eficaz que se administra por inxección;
- as vitaminas para a psoríase axudan a restaurar o metabolismo e a queratinización das células epiteliais; os médicos prescriben as vitaminas A, E, D3, grupo B.
Remedios populares para a psoríase
Calquera tratamento para a psoríase, incluído o uso de remedios populares, só pode ser prescrito por un médico. O autotratamento pode provocar o efecto contrario: a propagación da enfermidade.
Como parte da terapia complexa, pódense empregar os seguintes métodos:
- graxa- produto de transformación de aceites industriais; para preparar a pomada, cómpre mercar un aceite sólido médico nunha farmacia; receita: en 0, 5 kg de aceite sólido, engade 50 g de mel e medio paquete de crema para bebés; os trámites realízanse diariamente; na farmacia, podes mercar preparados preparados a base de solidol.
- bicarbonato de sodio- un remedio popular para a psoríase, que axuda a limpar as cortizas, alivia a coceira; receita para aplicacións de sosa: tomar 60 g de sosa, disolver en 0, 5 litros de auga, empapar un pano de gasa na solución, dobralo en varias capas e aplicar sobre a lesión durante 20 minutos; despois do procedemento, borrar a pel e aplicarlle un ungüento emoliente; o tratamento da psoríase con sosa lévase a cabo unha vez ao día;
- momia- ten un efecto antiinflamatorio pronunciado, alivia ben a coceira; pódese tomar por vía oral unha vez ao día, 0, 2 g durante dúas semanas; a terapia externa lévase a cabo cunha solución de momia; aplícase a placas secas con coceira dúas veces ao día; o tratamento da psoríase na cabeza lévase a cabo aclarando o coiro cabeludo cunha solución de momia despois do lavado;
- sal mariña- alivia a inflamación, comezón ben; baños con sal mariño: toma 1 kg de sal, dilúe en dous litros de auga e engade ao baño; tomar un baño durante 15 minutos, despois enxágüe a solución baixo unha ducha morna, borra o corpo cunha toalla e aplica unha pomada emoliente; tratar a psoríase con baños non máis de dúas veces por semana;
- arxila- ten un pronunciado efecto de limpeza, que adsorbe na superficie toxinas formadas como resultado da inflamación e do metabolismo inadecuado; axuda a secar, elimina as codias e a picazón, podes tomar calquera arxila, pero é mellor mercar arxila azul nunha farmacia; os anacos de arxila deben secarse ben, romper cun martelo, diluír con auga e deixar repousar varias horas; coloque a arxila en forma de prato resultante nunha servilleta (ata 3 cm de grosor) e aplíquea aos focos de inflamación durante tres horas; para tratar a psoríase con arxila todos os días.
Importante: o tratamento da psoríase na casa con remedios populares debe realizarse con precaución e estrictamente segundo a prescrición do médico. Este tratamento axudará a un paciente, mentres que noutro pode provocar unha exacerbación e unha rápida propagación da inflamación. Polo tanto, se, no contexto da terapia, o estado do paciente empeorou, é necesario detelo inmediatamente e consultar cun médico.
Tratamento doméstico para a psoríase
Cando se trata a psoríase na casa, é importante seguir as recomendacións dietéticas, levar un estilo de vida saudable, excluír os malos hábitos e seguir estritamente todas as receitas dun dermatólogo.
Como curar a psoríase na casa? Algúns pacientes intentan limparse de toxinas e toxinas usando todo tipo de métodos non convencionais (enemas, etc. ). Isto pode dar exactamente o resultado contrario: o traballo do tracto dixestivo verase interrompido e comezará unha exacerbación. A medicina moderna recoñece a limpeza do corpo en forma de nutrición adecuada e desfacerse dos malos hábitos.
É importante seguir todas as receitas do médico e prestar atención ao funcionamento da terapia prescrita. Se non é o suficientemente eficaz, o médico substituirá o tratamento, logrando o máximo efecto terapéutico.

























